Le dérèglement de la charnière cervico-occipitale (CO et C1) s’exprime par un ensemble de signes fonctionnels et physiques situés dans un hémicorps : nous l’appelons syndrome cervical supérieur (SCS). C’est une entité, utile à connaître, car elle est fréquente. Il faut en effectuer le diagnostic assez tôt, afin d’éviter de mettre en oeuvre des traitements inutiles. Sans le savoir, nous avons tous rencontré ce syndrome, mais faute de critères diagnostiques cliniques établis, il était difficile de l’identifier. Pendant des années, cette lacune sémiologique a ouvert la porte à des diagnostics erronés (tels que dépression, burn-out, fibromyalgie, vertiges non cervicaux...), entraînant des traitements, parfois lourds, et inefficaces. Effectivement, nous sommes en présence d’un syndrome d’origine mécanique, et seul un traitement manuel adapté pourra améliorer voire « guérir » le patient. Afin d’établir le diagnostic de ce syndrome, nous avons extrait de la neurologie, 5 tests connus mais peu utilisés, que nous avons associés, et qui seront tous perturbés en cas de SCS.
Rappelons brièvement ce qu’est le SCS.
En général, il est le résultat d’un traumatisme de la vie courante (chutes, accidents de la route…) ou de la vie sportive, souvent violent (70 %), avec perte de connaissance (30 %). Plus rarement, il peut être acquis à la suite d’une mauvaise posture pendant le sommeil ou une anesthésie, voire lors d’un brancardage (tête négligée), ou de chutes brutales et répétées de la tête (endormissement) ou encore le dormir à plat ventre, etc.
On note souvent une latence, parfois très longue (10 ans pour 43 %) précédant les premiers symptômes, comme le vertige, point d’appel de ce syndrome. Ce décalage, fréquent dans le SCS, est étonnant et mérite d’être souligné.
Un interrogatoire ciblé (anecdotes utiles, souvent révélatrices) permettra de rechercher les 12 symptômes qui ont permis l’élaboration d’un score de suivi :
| • Tête lourde • Douleurs : cervicales/céphalées • Sensations vertigineuses • Asthénie • Photophobie • Flou visuel • Hyperacousie • Nausées • Hypersudation - Flush • Troubles de la mémoire immédiate • Perte de concentration, attention • Qualité de vie perturbée |
D’autres signes fonctionnels, traduisant un ralentissement des fonctions, sont parfois présents : troubles de déglutition, difficultés d’élocution,
bafouillage : inversion de mots, peine à trouver ses mots et idéation lente. Ils sont plutôt l’apanage des formes sévères.
La présence de ces symptômes induit une suspicion de SCS, que des tests cliniques confirmeront, en montrant des perturbations localisées dans un hémicorps.
L’ensemble de ces symptômes génère un mal-être dont l’intensité et la permanence conduisent certains patients à développer des idées suicidaires (20 à 30 %). Leur vie quotidienne est très perturbée, et elle retentit sur l’entourage. Le patient n’a plus les mêmes capacités qu’auparavant pour accomplir les tâches quotidiennes et pour mener une vie sociale normale. Son désarroi est d’autant plus grand qu’aucun examen complémentaire n’apporte d’explication à la survenue de cette « invalidité ».
Les 12 symptômes sont à l’origine d’un score qui exprimera la sévérité du syndrome. Chacun des 12 signes est quantifié de 0 à 10 sur une EVA (échelle visuelle analogique), et additionné ; le total est divisé par 12 afin d’obtenir un score de référence (chiffré entre 0 et 10), utile pour évaluer l’effet du traitement, assurer le suivi, et déceler la survenue d’une rechute.
L’exploration de la charnière CO et C1 diffère de celle des autres étages cervicaux. En effet, de l’étage C7 à C2 inclus, l’examen clinique repose sur le palper et la douleur provoquée sur les tissus, pour définir une dysfonction et en situer le niveau. Mais en C1, il n’y a pas de racine sensitive, donc pas de DIM2. À ce haut niveau, le palper réveille habituellement une douleur de façon bilatérale. De plus, sous l’index, il est difficile de définir la nature du tissu douloureux palpé. Dans ces conditions, il est impossible de désigner le côté pathologique D ou G à traiter.
En C1, puisqu’on ne peut mettre en évidence son dysfonctionnement par les moyens rhumatologiques classiques (palper…), il fallait trouver d’autres critères. Pour diagnostiquer le SCS, notre choix s’est porté sur des tests neurologiques, et sur les effets du traitement : grâce à une manoeuvre spécifique et inédite, on « guérit » la pathologie créée par le SCS (signes et tests) ; la mobilité cervicale est restaurée et devient indolore.
Notre expérience en médecine manuelle nous a permis de comprendre que le dysfonctionnement responsable de cette pathologie a pour origine la charnière cervico-occipitale et C1. Nous proposons 5 tests cliniques capables d’affirmer la déstabilisation de cette zone. Son traitement isolé permet la disparition de tous les symptômes (vertiges inclus), et simultanément normalise les 5 tests perturbés :
| 1. Test d’équilibre 2. Étude de la sensibilité tactile et nociceptive 3. Troubles moteurs 4. Réflexes nauséeux 5. Test de provocation des vertiges |
1. ÉQUILIBRE
Le premier examen est un test d’équilibre.
Parmi les multiples tests possibles, nous avons choisi l’épreuve de Romberg.
Le patient se positionne avec un polygone de sustentation correct : écart des pieds d’environ 10 cm sans que les genoux se touchent. On tend les bras en avant légèrement en dessous de l’horizontale pour éviter une chute en arrière. Puis le patient ferme les yeux et indique le côté vers lequel il perçoit un déséquilibre : droit ou gauche. Parfois ce déséquilibre est fortement marqué ; d’autres fois, le patient ne bouge pas, le déplacement est seulement ressenti, vers la droite ou vers la gauche. Si ce dernier est rotatoire ou circulaire, on retiendra le sens de départ du cercle (droit ou gauche) à la fermeture des yeux.
La réponse (D ou G) désignera le côté (ou hémicorps) pathologique à traiter : à confirmer par les autres tests de la charnière CO.
Dans le cas d’inégalité importante des membres inférieurs (constatée sur un cliché De Sèze : supérieur à 1 cm), les résultats de ce test peuvent être erronés et par conséquent non retenus.
N.B. : Beaucoup d’autres tests ont été décrits : déviation des index, marche aveugle, test de la cigogne, test de Fukuda… Ils ne nous apportent aucune information supplémentaire et ne font que confirmer l’instabilité et le sens de la déviation.
2. ÉTUDE DE LA SENSIBILITÉ TACTILE ET NOCICEPTIVE (PEAU ET MUQUEUSE)
Pour la peau, on se servira de la pointe émoussée du marteau à réflexe, à la recherche d’un trouble de la sensibilité tactile et nociceptive, susceptible d’affecter tout un hémicorps. Cette recherche sera comparative droite/gauche.
Les parties du corps habituellement explorées sont l’intérieur des cuisses, les joues externes et la paume des deux mains…
En cas de SCS, on observera une hyperesthésie qui intéresse tout un hémicorps, et que l’on appellera « hémicorps pathologique ». On y constate aussi une rémanence, à savoir que cette sensation d’hyperesthésie dure plus longtemps du côté pathologique.
La différence de sensation entre hémicorps droit et gauche est fruste. Par conséquent, au cours de ce test, le patient doit être attentif et concentré, afin de désigner correctement le côté hyperesthésique.
Par ailleurs, l’étude de la sensibilité des muqueuses révèlera une hyperesthésie latéralisée du même côté que la peau (droite ou gauche). Elle se réalise avec un abaisse-langue et concerne les bords externes de la langue et la joue interne (comparatif D – G).
Cette perturbation affecte le même hémicorps que l’atteinte de la peau. La rémanence existe aussi, et sera parfois plus marquée.
Ces perturbations de la peau et des muqueuses sont situées du même côté que la déviation du Romberg.
3. TROUBLES MOTEURS
Ils seront étudiés sur l’ensemble du corps, révélant un déficit de la force motrice volontaire (FMV), affectant tout un hémicorps (tête, MS, MI). Ce signe majeur, pathognomonique, sera la signature du syndrome.
Sans examen, ce déficit ou perte de force est difficilement repérable. Au membre supérieur, il peut se manifester par des objets qui échappent fréquemment des mains (beaucoup de vaisselle cassée) ; au membre inférieur, la perte de force fait trébucher ou chuter le patient au moindre obstacle (tapis, trottoir…). Parfois, le patient boite ou marche mal…
La FMV consiste, en isométrie, à tester la capacité de résistance à un mouvement commandé : le médecin s’oppose au mouvement demandé et, après un temps d’équilibrage, apprécie le déficit de force. Ainsi est étudiée la force segmentaire des différents groupes musculaires assurant les mouvements de rotation, adduction/abduction, flexion/extension. Dans le SCS, on constate toujours une perte d’efficience de la commande motrice
de tous les segments corporels localisés dans un hémicorps D ou G.
Il ne faut pas se contenter d’examiner le seul segment présumé « déficient ». Ainsi, cette étude portera sur l’ensemble du corps (tête, MS, MI) ; elle sera bilatérale et comparative : hémicorps droit, puis hémicorps gauche.
Ce déficit hémi-corporel de la FMV (ou perte de force) est la caractéristique majeure du syndrome, au point de lui conférer un statut d’entité nouvelle. Ce testing assurera le suivi du patient, décèlera les rechutes, et informera sur les hypercorrections thérapeutiques potentielles (inversion d’hémicorps pour le déficit).
Cette sémiologie nous a été transmise par le Dr François Briquel, neurologue (CHU de Nancy). Dans le cadre d’un SCS, elle est d’un apport très constructif, à la fois pour le diagnostic et le traitement.
Ce déficit hémi-corporel sera réversible grâce à une manoeuvre inédite, spécifique et efficace, - sans danger - mise au point dans le service de rhumatologie du CHU de Nancy et à Épinal : étage CO - C1.
N.B. : Pour la réalisation de ce test, on veillera à ce que le patient ne croise pas les membres inférieurs, ne soit pas porteur d’une montre ou de bijoux avec pierres précieuses, d’un piercing, voire d’un téléphone portable…ceux-ci étant susceptibles de perturber l’examen.
4. RÉFLEXES NAUSÉEUX
L’étude des réflexes ostéo-tendineux montre qu’ils sont plutôt bien conservés. On remarque souvent une atténuation des réflexes cutanés, en particulier pour le cutané plantaire.
Le réflexe nauséeux (D et G) est plus intéressant : il doit être recherché systématiquement car sa perturbation est fréquente. Il peut être normal, asymétrique avec retard unilatéral, ou aboli le plus souvent.
5. TEST POSITIONNEL DE PROVOCATION DU VERTIGE
Le test positionnel d’extension / rotation est pathognomonique : c’est le test de déclenchement ou provocation des vertiges. Pour cet examen, la douleur reste au second plan et n’est pas retenue.
Au préalable, avant de pratiquer toute manoeuvre, un doppler est conseillé pour vérifier l’état des vaisseaux du cou (malformations, athérome…). Une mesure du débit des artères vertébrales peut être envisagée, permettant de repérer les débits faibles3.
Le praticien se place en arrière du patient et guide celui-ci sans jamais forcer, mais en l’encourageant à aller au maximum de sa mobilité. C’est un positionnement « actif – aidé » de la tête, guidé par la main de l’examinateur, qui n’exerce aucune force. On demande au patient de garder les yeux ouverts.
Cet examen provoque trois types de réactions possibles :
• Étoiles, points lumineux, ou mouches devant les yeux (phosphènes)
• Nausées
• Sensation de malaise et/ou vertiges (ou instabilités).
Ce test est quasiment toujours positif chez un malade porteur de SCS. Il sera réalisé à droite, puis à gauche, avec possibilité de chiffrer de 0 à 3 l’intensité des troubles obtenus. On observera les réactions du sujet en posture ou au retour à la position normale de repos. Les perturbations peuvent être bilatérales. À noter que les yeux ouverts permettront de repérer d’éventuelles anomalies (nystagmus…).
En complément des 5 tests focalisés sur la charnière CO et C1, trois examens cliniques supplémentaires (non spécifiques de cette charnière),
seront utiles, car ils serviront à :
▸Affiner le traitement (a)
▸Apprécier l’efficacité du traitement (b)
▸Stabiliser, voire optimiser le résultat (c)
a) Palpation finale de la charnière… (pour affiner le traitement) :
En complément de ces 5 tests, on pratiquera, avec l’extrémité de l’index, un palper appuyé de toute la charnière cervico-occipitale, permettant le repérage des zones sensibles et/ou douloureuses. Ce palper s’exerce de façon bilatérale d’arrière en avant, délimitant approximativement 3 zones potentiellement perturbées (arrière – latérale – avant). Il est bilatéral et servira à affiner le traitement.
Après repérage, un traitement local (« loco-dolendi ») contribuera à annihiler ces points douloureux résiduels.
Difficile de dire quelle est la structure responsable de cette douleur provoquée, compte-tenu de la superposition des tissus, de la profondeur à la superficie : muscles verniers4, splenius, semi-spinalis ou encore les tissus cellulaires cutanés ou sous-cutanés (la peau)… ou encore quels types de capteurs sont incriminés.
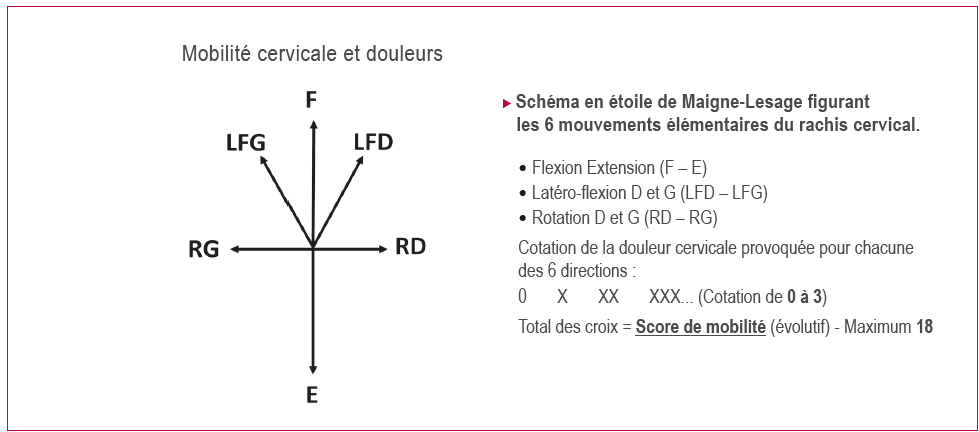
b) La mobilité cervicale… (pour mesurer l’efficacité du traitement)
Elle concerne l’ensemble des corps vertébraux (charnière et C1 incluses). Sur le schéma en étoile de Maigne-Lesage, on étudiera la restriction douloureuse de mouvement pour 6 directions (rotations, latéro/flexions,flexion/extension). L’intensité de la douleur provoquée sera notée de 0 à 3 pour chaque direction. Leur total (maximum 18) réalisera un score de mobilité, évolutif lors du suivi.
Le traitement obtient généralement une restauration des mouvements et une indolence càd une disparition de la douleur initialement provoquée (6 directions).
c) Recherche des DIM (ou blocages) de C7 à C2 inclus… (les traiter pour optimiser les résultats)
Bien qu’ils ne fassent absolument pas partie de l’examen de la charnière CO, il faut cependant les rechercher et bien repérer le côté bloqué.
Parmi les divers témoins de blocage ou DIM proposés par Maigne et référant à un niveau vertébral, nous n’en avons retenu qu’un seul. Pour chaque niveau, voici notre choix (rappelons que l’examen est capable de provoquer une douleur soit à droite, soit à gauche) :
|
C7 Palpation épineuse |
Lors de notre traitement, la disparition de ce témoin signifiera la suppression du DIM ou blocage de la vertèbre incriminée.
Malgré le traitement isolé de chacune de ces vertèbres et la disparition de leur témoin de blocage, les perturbations créées par le SCS vont perdurer, y compris le « mal-être » et les vertiges. Le traitement de C7 à C2 inclus ne modifie aucun des 5 tests spécifiques de la charnière, et ne restaure pas la FMV déficitaire constatée dans un hémicorps.
Seul le traitement isolé de C1 annulera toute la symptomatologie, rétablira l’équilibre (disparition des vertiges), et restaurera une motricité normale et symétrique des 2 hémicorps. Quoique ces blocages, de C7 à C2 inclus, soient étrangers au SCS, leur traitement préalable assurera des bases solides aux structures sus-jacentes (C1 + charnière CO), afin de diminuer le risque d’éventuelles rechutes.
▸EN RÉSUMÉ DES 5 TESTS :
Le sujet atteint de SCS présente une atteinte corporelle unilatérale. En effet, les perturbations siègent dans la totalité d’un hémicorps dit pathologique, droit ou gauche. Le traitement s’exercera sur le côté perturbé, que l’on appellera « déficitaire » ou pathologique.
| Le côté pathologique est désigné par … | … le même côté | 1. Déviation au Romberg 2. Hyperesthésie cutanée et muqueuse (+ Rémanence) 3. Déficit moteur (FMV) (Fréquence 100 % pour les 1, 2 et 3) |
| … le côté opposé (dans ¾ des cas) | 4. Réflexe nauséeux perturbé (Fréquence 53 %) |
|
| Perturbation unie (25 %) ou bilatérale (60 %) | 5. Test extension / rotation (Fréquence 85 %) |
|
|
CONCLUSION L’entité contestée du VERTIGE D’ORIGINE CERVICALE trouve une objectivité à travers cet examen. Ces 5 tests apportent en effet les fondements de cette entité, et le traitement, faisant disparaitre les sensations vertigineuses, confirmera leur pertinence. Le SCS est composé de symptômes subjectifs, protéiformes, et souvent déroutants. Nous avons créé un SCORE qui intègre la totalité des plaintes subjectives du patient. Sa réalisation, au cours de chaque consultation, assure le suivi du SCS et met en évidence ses fluctuations. Cette façon originale de procéder, jamais utilisée à notre connaissance, permet de QUANTIFIER le « mal-être » du patient. Ce score confère au SCS une forte crédibilité, et cette mesure apporte de la précision qui éloigne du subjectif. De plus, ces scores serviront d’éléments de comparaison. Ces 5 tests REPRODUCTIBLES confèrent de l’objectivité à ce syndrome, considéré trop souvent à tort comme subjectif, voire pour certains, à la limite de la neurologie et de la psychiatrie. Le diagnostic du SCS est UNIQUEMENT CLINIQUE – ce qui explique la négativité de tous les examens complémentaires –, et les 5 tests réalisés sont tous perturbés en cas de SCS. Le score qui en découle donnent une suspicion de SCS, les 5 tests, et plus particulièrement les tests moteurs déficitaires, conduisent à la CERTITUDE du diagnostic de SCS. De plus, ils indiquent le côté du déficit fonctionnel à traiter, et précisent les ajustements thérapeutiques éventuellement nécessaires. Pour suivre l’évolution du syndrome,la FMV (Force Motrice Volontaire) deviendra le test phare. Ce syndrome est à chercher chaque fois que – sans étiologie retrouvée – le malade paraît « handicapé » (patient ralenti sur les plans fonctionnel et psychique), ou encore qu’il est victime d’un ou plusieurs traumatismes dont les symptômes paraissent, de prime abord, incompréhensibles : le médecin aurait alors tendance à orienter le malade vers le psychologue et/ou le psychiatre. Le SCS est une entité qui apporte des explications et des solutions à des situations restées jusque-là inexpliquées. En l’absence d’un traitement spécifique, le Syndrome perdure, sans espoir de réversibilité càd de guérison possible. Voilà donc 5 tests pertinents, faciles à réaliser, qui conduisent à un diagnostic de dysfonctionnement de la charnière CO et de C1, ainsi qu’à un traitement efficace, permettant au patient de retrouver une vie « normale ».INTERROGER - EXAMINER - TESTER... N.B. : Les patients porteurs de SCS ne sont pas menteurs ou hypocondriaques ; ce sont de vrais malades rencontrant des difficultés pour s’exprimer clairement sur leur mal-être, ce qui peut mettre en doute l’authenticité de leur état pathologique. Mal compris, volontiers rejetés, ils ne sont pas pris en charge comme |
| L’auteur déclare ne pas avoir de lien d’intérêt. |
NOTES
♦Page 21 - Méthode diagnostique pour mettre en évidence une dysfonction au niveau de la charnière cervico-occipitale et en rechercher l’origine.
♦Page 22 - (Dérangement Intervertébral Mineur) est basé sur une douleur provoquée au palper dans les tissus (peau, muscles, os, ligaments), ce qui réfère à un
niveau ou à une racine vertébrale. Ce sont les divers témoins du DIM ou blocage vertébral. ♦Page 24 - Après les soins, on peut contrôler les débits faibles ; nous noterons en général une amélioration.
♦Page 24 - MUSCLES VERNIERS : petits muscles à la base du crâne (droits / obliques) reliant les deux premières vertèbres cervicales (Atlas et Axis).
L’auteur déclare ne pas avoir de lien d’intérêt.

